Peau atopique :
quels soins et routines naturels ?
Ce qu'il faut retenir :
- Une peau atopique est due à une combinaison de facteurs génétiques, immunitaires, environnementaux et parfois alimentaires
- Elle se caractérise par une sécheresse extrême, des démangeaisons intenses, des rougeurs et inflammations, des lésions cutanées et une sensibilité accrue
- Les compléments alimentaires peuvent agir sur une peau atopique en fournissant des nutriments spécifiques qui aident à améliorer la fonction de la barrière cutanée, moduler la réponse immunitaire et réduire l’inflammation
Qu'est-ce qu'une peau atopique ?
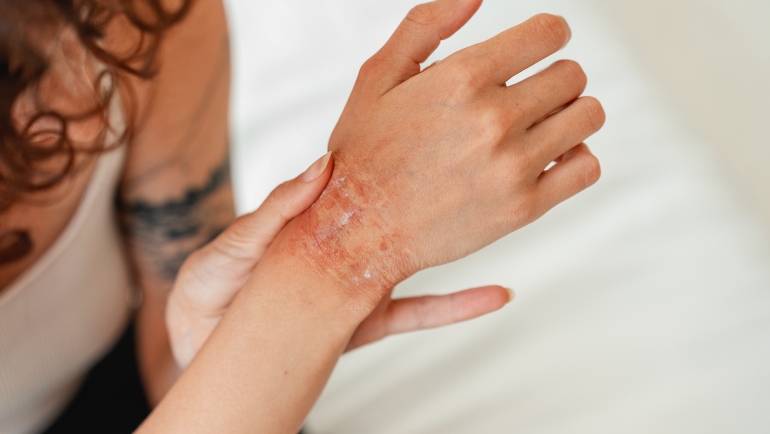
La peau atopique, souvent appelée dermatite atopique ou eczéma atopique, est une condition inflammatoire chronique caractérisée par une peau sèche, irritée et sujette aux démangeaisons. Elle est liée à une barrière cutanée défectueuse qui permet une perte excessive d’eau et laisse pénétrer les allergènes et les irritants, provoquant ainsi des rougeurs, des plaques et des fissures. Les poussées de symptômes peuvent être déclenchées par des facteurs environnementaux, le stress, des allergènes, ou des irritants. Elle est souvent associée à d’autres affections atopiques comme l’asthme et les allergies. La gestion de cette condition implique des soins cutanés adaptés, une hydratation régulière, et parfois des traitements médicamenteux pour contrôler l’inflammation et les démangeaisons.
Dans notre dossier Comment avoir une belle peau, nous vous aidons à identifier votre type de peau pour adapter vos routines et soins naturels.
Peau sèche, démangeaisons : Les Symptômes à reconnaitre
Une peau atopique, également connue sous le nom de dermatite atopique ou eczéma atopique, présente plusieurs caractéristiques distinctes :
Sécheresse extrême : La peau atopique est souvent très sèche, car elle a une barrière cutanée altérée qui ne retient pas bien l’humidité. Cela rend la peau plus vulnérable aux irritants et aux allergènes.
Démangeaisons intenses : L’un des symptômes les plus caractéristiques de la peau atopique est une démangeaison persistante et souvent intense. Cette démangeaison peut entraîner des éraflures et des lésions cutanées.
Rougeurs et inflammations : La peau peut devenir rouge et enflammée, surtout lors des poussées d’eczéma. Ces rougeurs sont souvent accompagnées de plaques squameuses.
Lésions cutanées : La peau atopique peut développer des lésions, telles que des plaques sèches, des croûtes ou des fissures, en particulier dans les zones où la peau est fréquemment grattée.
Sensibilité accrue : La peau atopique est souvent plus sensible aux irritants externes, tels que les savons, les détergents, les vêtements rugueux, les allergènes et les changements climatiques.
Épaississement de la peau : Avec le temps, le grattage et l’inflammation chronique peuvent entraîner un épaississement de la peau, un processus appelé lichenification. Cette condition rend la peau rugueuse au toucher et plus sujette aux démangeaisons.
Réactions aux déclencheurs : Les personnes ayant une peau atopique peuvent présenter des exacerbations de leurs symptômes en réponse à divers déclencheurs, tels que le stress, les allergènes (comme le pollen ou les acariens), certains aliments, les variations climatiques (froid sec ou chaleur humide), et même les infections cutanées.
Localisation des lésions : Les zones affectées par la peau atopique varient selon l’âge. Chez les nourrissons, l’eczéma apparaît souvent sur le visage, le cuir chevelu et les membres. Chez les enfants plus âgés et les adultes, il a tendance à se manifester dans les plis de la peau, comme les coudes, les genoux, les poignets et le cou.
Ces caractéristiques peuvent varier en intensité d’une personne à l’autre et même chez une même personne au fil du temps. La gestion de la peau atopique nécessite souvent une combinaison de soins hydratants réguliers, l’évitement des déclencheurs connus, et parfois l’utilisation de médicaments topiques ou systémiques selon la gravité de la condition.
Quelles sont les causes d’une peau atopique ?
La peau atopique, ou dermatite atopique, est une affection cutanée chronique qui résulte de plusieurs facteurs interconnectés. Les causes de la peau atopique sont complexes et peuvent varier d’une personne à l’autre :
Facteurs génétiques de la peau atopique
Prédisposition héréditaire : La dermatite atopique a une composante génétique importante. Les personnes qui ont des antécédents familiaux d’atopie (c’est-à-dire des maladies allergiques comme l’asthme, la rhinite allergique ou l’eczéma) sont plus susceptibles de développer une peau atopique.
Les enfants dont les parents souffrent de dermatite atopique ont plus de risques de développer la maladie. Entre 50 et 70% des personnes atteintes ont un parent au premier degré qui l'est aussi.
Mutations génétiques : Des mutations dans certains gènes, notamment le gène FLG (qui code pour la filaggrine, une protéine essentielle à la fonction de barrière cutanée), peuvent altérer la capacité de la peau à se protéger contre les allergènes et à retenir l’humidité, rendant la peau plus sèche et plus sensible
- Dysfonctionnement de la barrière cutanée : Chez les personnes atteintes de dermatite atopique, la barrière cutanée est souvent altérée. Cela signifie que la peau perd plus facilement son hydratation et devient plus perméable aux irritants, allergènes et microbes. Une barrière cutanée défectueuse peut être le résultat d’une réduction des lipides naturels, comme les céramides, dans la peau.
Une réponse immunitaire anormale à l'origine de la peau atopique
Réactivité immunitaire accrue : La peau atopique est associée à une réponse immunitaire anormale. Le système immunitaire réagit de manière excessive aux substances normalement inoffensives (comme les acariens, les pollens ou certains aliments), déclenchant une inflammation chronique de la peau.
Inflammation : Les cellules immunitaires, telles que les lymphocytes T, jouent un rôle clé dans l’inflammation observée dans la dermatite atopique. Cette réponse inflammatoire peut être déclenchée par des facteurs externes ou internes, entraînant des poussées de symptômes.
Les facteurs environnementaux et la peau atopique
Allergènes : Les allergènes présents dans l’environnement, tels que les acariens, les poils d’animaux, les pollens, et les moisissures, peuvent déclencher ou aggraver les symptômes chez les personnes ayant une peau atopique.
Climat : Les conditions météorologiques extrêmes, comme le froid sec ou la chaleur humide, peuvent dessécher la peau ou provoquer une transpiration excessive, exacerbant ainsi les symptômes de la dermatite atopique.
Irritants : Les irritants comme les savons agressifs, les détergents, les tissus rugueux (comme la laine), les produits chimiques, et même certains cosmétiques peuvent endommager davantage la barrière cutanée et déclencher des symptômes.
Facteurs psychologiques et émotionnels
Le stress émotionnel ou psychologique est connu pour aggraver les symptômes de la dermatite atopique. Le stress peut déclencher une réaction inflammatoire ou amplifier la sensation de démangeaison, conduisant à un cercle vicieux de grattage et d’inflammation.
Facteurs microbiens
Un déséquilibre dans le microbiome cutané, particulièrement la surcroissance de la bactérie Staphylococcus aureus, est fréquemment observé chez les personnes atteintes de dermatite atopique. Cette bactérie peut exacerber l’inflammation et les lésions cutanées.
Alimentation et allergies alimentaires
Chez certains enfants et adultes atteints de dermatite atopique, les allergies alimentaires (comme celles aux œufs, au lait, aux arachides, etc.) peuvent être des déclencheurs de poussées de la maladie. Toutefois, cela n’est pas le cas pour tous les patients.
L'eczéma est-il contagieux ?
La dermatite atopique, ou eczéma atopique, n'est pas une maladie contagieuse. Il est impossible de la "transmettre" par contact physique, que ce soit en touchant la peau affectée ou en utilisant les mêmes objets qu'une personne atteinte.
Quels sont les compléments alimentaires qui peuvent aider une peau atopique ?
Les compléments alimentaires peuvent agir sur une peau atopique de plusieurs manières en fournissant des nutriments spécifiques qui aident à améliorer la fonction de la barrière cutanée, moduler la réponse immunitaire, et réduire l’inflammation :
Renforcement de la barrière cutanée
La peau atopique est souvent caractérisée par une barrière cutanée défectueuse qui ne parvient pas à retenir l’humidité et laisse pénétrer les irritants et les allergènes :
- Acides gras oméga-3 et oméga-6 : Ces acides gras essentiels sont des composants importants des membranes cellulaires et aident à maintenir l’intégrité de la barrière cutanée. Les oméga-3 (comme ceux trouvés dans l’huile de poisson) et les oméga-6 (comme le GLA dans l’huile d’onagre ou de bourrache) aident à hydrater la peau et à prévenir la perte d’eau transépidermique. En renforçant la barrière cutanée, ils réduisent la sécheresse et la susceptibilité aux irritants et aux allergènes.
- La vitamine D contribue à la fonction de la barrière cutanée en favorisant la production de peptides antimicrobiens qui protègent contre les infections cutanées, souvent exacerbées chez les personnes atteintes de dermatite atopique. Une barrière cutanée saine empêche les irritants et les allergènes de pénétrer et de déclencher une inflammation. Les carences en vitamine D ont été associées à une augmentation de la gravité des symptômes de la dermatite atopique. La supplémentation en vitamine D pourrait aider à réduire l’inflammation et améliorer les symptômes de l’eczéma, surtout en hiver lorsque l’exposition au soleil est réduite.
Réduction de l’inflammation et modulation de la réponse immunitaire
La dermatite atopique est une condition inflammatoire chronique. Certains compléments peuvent aider à réduire l’inflammation et à moduler la réponse immunitaire de manière bénéfique :
- Acides gras oméga-3 : Les oméga-3 ont des propriétés anti-inflammatoires. Ils agissent en réduisant la production de cytokines pro-inflammatoires, telles que l’interleukine-1 (IL-1), le facteur de nécrose tumorale-alpha (TNF-α), et d’autres médiateurs de l’inflammation, ce qui peut diminuer les rougeurs, l’enflure et les démangeaisons.
Les acides gras oméga-3, tels que l’acide eicosapentaénoïque (EPA) et l’acide docosahexaénoïque (DHA), ont des propriétés anti-inflammatoires. Ils peuvent aider à réduire l’inflammation de la peau, diminuer les démangeaisons et améliorer l’hydratation de la peau. Les études ont montré que les oméga-3 peuvent être particulièrement utiles pour les personnes ayant une peau atopique en réduisant les symptômes de l’eczéma.
Acides gras oméga-6 : L’acide gamma-linolénique (GLA), un type d’oméga-6 présent dans l’huile d’onagre et l’huile de bourrache, est souvent utilisé pour aider à améliorer la fonction de la barrière cutanée et à réduire l’inflammation. Bien que les preuves scientifiques soient mitigées, certaines études suggèrent que les suppléments de GLA peuvent aider à réduire les symptômes de la peau atopique chez certains individus.- Probiotiques : Les probiotiques peuvent moduler la réponse immunitaire en influençant la flore intestinale. Un microbiome intestinal équilibré peut avoir des effets positifs sur la réponse immunitaire systémique, réduisant ainsi la probabilité de réactions inflammatoires excessives qui caractérisent la dermatite atopique. Les probiotiques peuvent également diminuer la perméabilité intestinale, ce qui limite l’entrée des allergènes et diminue les réponses allergiques systémiques. Certaines études ont montré que l’utilisation de probiotiques pourrait réduire le risque de développement d’eczéma chez les nourrissons et diminuer la sévérité des symptômes chez les personnes atteintes de dermatite atopique.
- Vitamine E : En tant qu’antioxydant, la vitamine E aide à réduire le stress oxydatif, qui peut contribuer à l’inflammation chronique de la peau. En neutralisant les radicaux libres, elle aide à protéger les cellules cutanées contre les dommages oxydatifs et l’inflammation associée. Des études ont suggéré que la vitamine E pourrait améliorer la peau sèche et les démangeaisons associées à la dermatite atopique en réduisant le stress oxydatif et l’inflammation.
- Curcumine : La curcumine, un composant actif du curcuma, possède des propriétés anti-inflammatoires puissantes. Elle inhibe les voies de signalisation de l’inflammation telles que NF-kB, ce qui peut aider à réduire l’inflammation de la peau dans la dermatite atopique.
Réparation et protection des cellules cutanées
Certains compléments alimentaires aident à réparer et à protéger les cellules cutanées, ce qui peut être bénéfique pour la peau atopique :
- Vitamine C : En tant qu’antioxydant puissant, la vitamine C aide à protéger les cellules cutanées contre les dommages oxydatifs. Elle favorise également la production de collagène, essentiel pour la réparation des tissus cutanés endommagés et pour maintenir l’élasticité et la fermeté de la peau.
- Zinc : Le zinc joue un rôle crucial dans la cicatrisation des plaies et la régénération des tissus cutanés. Il aide à protéger la peau contre les infections, une complication courante chez les personnes ayant une peau atopique en raison d’une barrière cutanée compromise.
Diminution de la sensibilité et des réactions allergiques
La peau atopique est souvent plus sensible aux irritants et aux allergènes, et certains compléments peuvent aider à réduire cette sensibilité :
- Quercétine : La quercétine est un flavonoïde qui possède des propriétés antihistaminiques et anti-inflammatoires. Elle peut aider à stabiliser les mastocytes, les cellules responsables de la libération d’histamine lors des réactions allergiques. Cela peut réduire les démangeaisons et les éruptions cutanées associées aux réactions allergiques dans la peau atopique.
Les compléments alimentaires agissent sur la peau atopique en renforçant la barrière cutanée, en réduisant l’inflammation, en modulant la réponse immunitaire, en réparant les cellules cutanées, et en diminuant la sensibilité aux irritants et aux allergènes. Il est important de noter que les compléments ne remplacent pas les traitements médicaux standard, mais peuvent être utilisés comme partie intégrante d’une approche globale de la gestion de la dermatite atopique. Avant d’ajouter des compléments alimentaires à votre régime, il est recommandé de consulter un professionnel de santé, surtout si vous prenez d’autres médicaments ou avez des conditions médicales préexistantes.
Quelle routine de soins specifiques mettre en place prendre soin d'une peau atopique ?
Pour prendre soin d’une peau atopique, il est essentiel de mettre en place une routine de soins qui aide à renforcer la barrière cutanée, hydrater la peau en profondeur, réduire l’inflammation, et minimiser les démangeaisons :
Nettoyage doux
Utiliser des nettoyants doux et sans savon : Choisissez des nettoyants spécifiquement formulés pour les peaux atopiques ou sensibles. Ils doivent être sans savon, sans parfum, et à pH neutre ou légèrement acide pour ne pas perturber la barrière cutanée.
Éviter l’eau chaude : L’eau chaude peut aggraver la sécheresse et irriter la peau atopique. Utilisez de l’eau tiède pour le nettoyage.
Limiter la durée de la douche ou du bain : Ne pas rester trop longtemps sous la douche ou dans le bain (10 minutes maximum) pour éviter de déshydrater la peau.
Tapoter pour sécher : Après le bain ou la douche, tapotez doucement la peau avec une serviette douce au lieu de frotter pour éviter d’irriter la peau.
Hydratation régulière et intense :
Appliquer une crème hydratante riche immédiatement après le bain : Hydratez la peau dans les trois minutes suivant la douche ou le bain, lorsque la peau est encore légèrement humide, pour sceller l’humidité. Utilisez des crèmes ou baumes hydratants riches en lipides (comme les céramides, le beurre de karité, ou l’huile de jojoba) qui aident à restaurer la barrière cutanée.
Hydrater fréquemment : Appliquez une crème hydratante plusieurs fois par jour, surtout après le lavage des mains ou chaque fois que la peau semble sèche. Cela aide à maintenir la barrière cutanée et prévenir les poussées de dermatite.
Choisir des produits adaptés aux peaux atopiques : Utilisez des produits sans parfum, sans colorant, hypoallergéniques, et testés sous contrôle dermatologique. Évitez les produits contenant des ingrédients potentiellement irritants, comme l’alcool ou les parabènes.
Traitements spécifiques pour peaux atopiques
Appliquer des crèmes médicamenteuses : Si prescrit par un dermatologue, appliquez des crèmes ou pommades corticostéroïdes topiques ou des inhibiteurs de la calcineurine (comme le tacrolimus ou le pimécrolimus) pour réduire l’inflammation et les démangeaisons pendant les poussées. Ces traitements doivent être appliqués avant les crèmes hydratantes pour maximiser leur efficacité.
Utiliser des émollients thérapeutiques : Pendant les périodes de poussées sévères, des émollients médicamenteux peuvent être utilisés pour apaiser la peau et aider à soulager les symptômes.
Protection contre les irritants et les allergènes
Éviter les irritants potentiels : Utilisez des détergents doux sans parfum pour laver les vêtements et la literie. Évitez les adoucissants textiles et rincez les vêtements deux fois pour éliminer les résidus de détergent. Portez des vêtements en coton doux plutôt qu’en laine ou en tissus synthétiques qui peuvent irriter la peau.
Protéger la peau des allergènes : Si des allergènes spécifiques (comme les acariens, les pollens, ou les poils d’animaux) aggravent votre eczéma, prenez des mesures pour les éviter autant que possible.
Gestion des démangeaisons
Éviter de gratter : Le grattage peut aggraver l’inflammation, provoquer des lésions cutanées et augmenter le risque d’infection. Gardez les ongles courts et portez des gants de coton la nuit si nécessaire pour prévenir le grattage inconscient.
Utiliser des produits apaisants : Appliquez des compresses froides ou des produits contenant des ingrédients apaisants, comme la farine d’avoine colloïdale ou l’aloès, pour aider à soulager les démangeaisons.
Consulter un médecin pour des antihistaminiques : Dans certains cas, des antihistaminiques peuvent être recommandés pour aider à réduire les démangeaisons, surtout la nuit.
Protection contre les infections
Surveiller les signes d’infection : La peau atopique est plus sujette aux infections bactériennes (comme celles causées par Staphylococcus aureus). Si la peau présente des signes d’infection (rougeur accrue, chaleur, pus, ou suintement), consultez un médecin pour un traitement approprié.
Utiliser des produits antimicrobiens si nécessaire : Dans certains cas, des bains de javel diluée (sous supervision médicale) ou des produits antibactériens peuvent être utilisés pour réduire la charge bactérienne sur la peau.
Soins complémentaires
Maintenir une humidité adéquate : Utilisez un humidificateur à la maison, surtout en hiver, pour éviter que l’air sec n’aggrave la sécheresse de la peau.
Hydratation interne : Buvez suffisamment d’eau tout au long de la journée pour maintenir une bonne hydratation interne.
Éviter le stress : Le stress peut aggraver les symptômes de la dermatite atopique. Pratiquez des techniques de gestion du stress comme la méditation, la respiration profonde, ou le yoga.
La clé pour gérer une peau atopique est de maintenir une routine régulière de soins de la peau qui comprend un nettoyage doux, une hydratation fréquente, et l’application de traitements spécifiques lorsque nécessaire. L’évitement des irritants et des allergènes, ainsi que la protection contre les infections, sont également importants pour prévenir les poussées et minimiser les symptômes. Travailler en étroite collaboration avec un dermatologue est essentiel pour adapter les soins en fonction des besoins individuels de la peau atopique.
Rédigé par l'équipe Nutri&Co
Notre équipe scientifique est composée de Diététicienne et Docteure en Sciences de la Nutrition, Ingénieur en Nutrition et Science des Aliments, Naturopathe -
- Vitamine E et peau, des bienfaits pour l'épiderme
- Aliment et peau, l'alimentation pour la beauté de l'épiderme
- Vitamine C et visage : quels bienfaits en attendre ?
- Comment préparer votre peau au soleil avant l'été ou le ski ?
- Peau qui pèle et coup de soleil : comment les éviter ?
- Bronzer sans crème solaire : vraiment ?
- Comment avoir une belle peau ?
- Comment connaitre son type de peau ?
- Peau grasse : quelles solutions naturelles pour en prendre soin ?
- Bien soigner sa peau sèche sur le visage et le corps
- Peau mixte : comment en prendre soin naturellement ?
- Comment hydrater sa peau ?
- Comment éviter les boutons sur la peau ? Le Dossier Nutri&Co
- Glass skin : la peau parfaite et lisse existe-t-elle ?
- Comprendre les causes des boutons sur le visage
- Halte aux boutons : comment avoir une belle peau naturellement ?

